排尿障害
排尿障害
前立腺肥大症
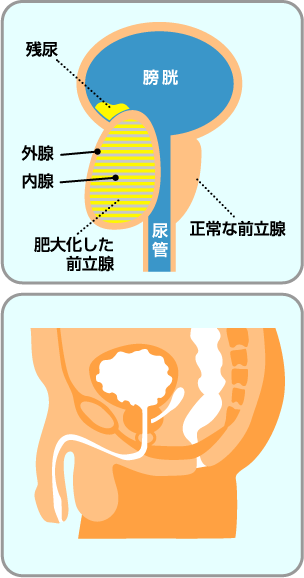
前立腺肥大説明図前立腺は男性特有の臓器で、膀胱の出口にあり、くるみほどの大きさで精子を保護する精液の成分を産生します。前立腺の中を尿が通って出るため、前立腺が腫れるとおしっこが出にくくなります。
年齢とともに前立腺が肥大し、50歳代の男性の約40~50%、80歳以上の男性では80%を超える人に前立腺肥大症があると言われ、男性の老化現象の一種といえます。
しかしながら、前立腺の大きさと尿の出にくさは必ずしも相関しておらず、前立腺肥大があるからすべての人に治療が必要というわけではありません。肥大した前立腺が尿道を圧迫して排尿障害、頻尿などの症状が出た場合を前立腺肥大症と呼びます。
前立腺肥大症の症状には尿が出にくいと言った排尿症状、トイレが近い、特に夜間の頻尿や尿に間に合わないといった蓄尿症状、また排尿後も尿の切れが悪い、残った感じがすると言った排尿後症状があります。
病気が進行すると、お酒を飲み過ぎたり風邪薬をのんだりした際に突然、自分の力では尿が出せない尿閉という事態になり病院で処置をする必要があります。さらに進行すると、腎臓に負担がかかり腎不全という生命にかかわる危険な状態になる場合もあります。
下記のような自覚症状がある方は、専門医の受診をお勧めします。
- 公衆トイレで他の人より時間がかかる。
- 外出すると、トイレがどこにあるか常に気がかりである。
- 夜、トイレに3回以上起きる。
- おなかに力を入れて排尿している。
- 出し終わっても、残尿感がある。
- 若い頃のように尿が勢いよく出ない。
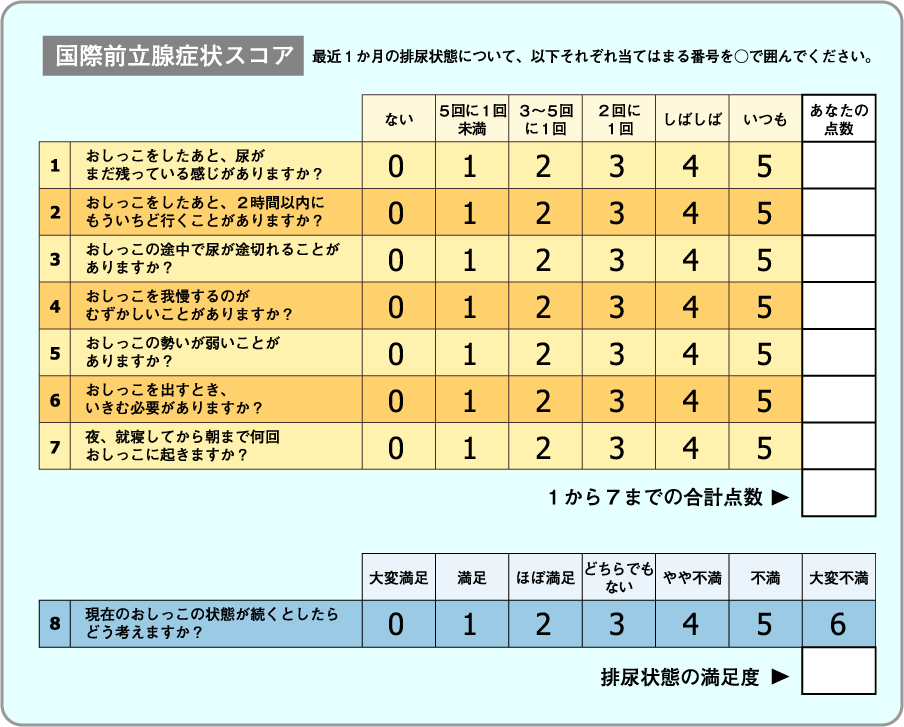
具体的には、国際前立腺症状スコアというアンケート形式の問診表で自覚症状を確認します。さらに超音波でお腹から前立腺の大きさ(肥大の程度)を調べ、トイレで実際に排尿しておしっこの勢いがどのくらいかを調べる検査(尿流測定)を行います。また50歳以上の男性では前立腺癌を合併することがありますので、採血(PSA:前立腺特異抗原)を行います。
【前立腺肥大症の治療】
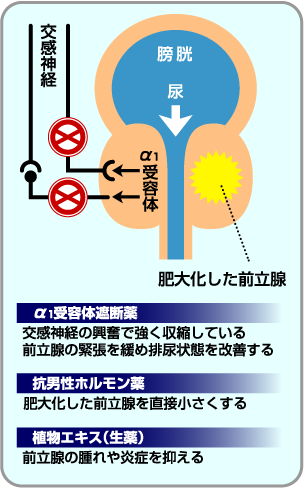
前立腺肥大症の治療薬の種類前立腺肥大症の治療は、多くの場合α遮断薬という薬剤の投与を行います。前立腺にはα受容体が豊富に存在して、ノルアドレナリンと言う物質と結合することで、尿道の緊張を高めて排尿困難の原因となっています。そのα受容体を遮断することで尿がスムースにでるようになります。
多くの場合、数日で尿の切れが良くなったなどの効果を実感できます。効果は2~3か月程度で最大となり、3年程度はその効果が持続すると言われています。最近の研究では、前立腺がもともと大きな患者さんでは、α遮断薬の内服を継続しても症状の悪化を認めることが分かってきました。そのような場合には前立腺を縮小させる薬物(5α還元酵素阻害剤)を併用することにより前立腺肥大症の進行を抑えることができます。
最近は、勃起改善剤が前立腺肥大症にも保険適応となり多数の患者さんに処方を行っています。前立腺肥大症は、様々な症状があり、夜間頻尿、尿意切迫感、尿失禁などを合併することもあります。そのような場合には、頻尿を抑える薬物を併用することもあります。
薬物での治療を行っても効果が十分得られない場合は、手術を行うことがあります。ただし、夜間頻尿や尿失禁などの蓄尿症状が強い場合には手術を行っても症状が改善しない場合もありますので、慎重に手術を行えば現在の症状が改善するかどうかを判断する必要があります。手術には種々の方法があります。
現在、日本で最も一般的に行われているのが、電気メスで前立腺を切除する経尿道的前立腺切除術(TURP)という方法です。最近はレーザーを用いて腫大した前立腺をくり抜いて切除する方法(ホルミウムレーザーによる前立腺核出術)や前立腺を蒸散させる手術も行われています。
前立腺が尿の出口を閉塞し、排尿障害を来している患者さんは手術により劇的に症状の改善を認めますが、膀胱の収縮力が弱って排尿困難を来している場合や、膀胱そのものの加齢により過敏となり、頻尿、尿失禁を来している場合は手術後も症状の改善が思わしくないこともあります。
過活動膀胱
過活動膀胱とは、おしっこを突然したくなり漏れそうになる(尿意切迫感)、また実際トイレまで間に合わずに尿が漏れる(切迫性尿失禁)といった症状症候群を言います。神経伝達物質に対する感受性の増大などにより、膀胱が過敏になるために起こると言われています。
40歳以上の15%程度にこのような症状があり、70歳以上では男女とも3人に1人は過活動膀胱との報告もあり、加齢に伴い患者さんの数は増加します。その治療は内服治療が中心です。
最近は、過活動膀胱に対する新薬が相次いで発売され、多くの方がそれらの薬剤の恩恵を受けています。また、通常の内服治療を行っても十分効果が得られない重症の方にはボツリヌス毒素膀胱壁内注入療法という新しい治療の取り組みも行っています。
神経因性膀胱
正常な排尿は中枢、末梢神経によってコントロールされています。排尿の反射は脊髄と脳幹との反射で生じますが、脳幹より上位の大脳の排尿中枢によっても、排尿反射は調整されています。したがって、排尿に関与する様々な部位での神経の障害によって排尿障害が生じる可能性があります。
神経因性膀胱とは様々な神経疾患に起因する下部尿路の機能障害を総称したものです。神経因性膀胱において最も重要なことは、適切な診断、尿路管理が行われないと腎臓の機能障害(腎不全)を来す可能性があることを常に考える必要があります。
脳卒中による排尿困難、尿失禁
脳梗塞、脳出血ともに蓄尿症状、排尿症状を同程度に認め、回復期から慢性期に移行するにつれて排尿症状が減少し、蓄尿症状が多くなるとされています。急性脳卒中で入院した患者の約半数に排尿症状を認め、夜間頻尿が36%、尿意切迫感29%、尿排出困難25%、尿閉は急性期に6%に認められたと報告されています。
脳卒中に伴う尿失禁、排尿困難は難治性のことが多く、まずは、合併する尿路感染、下部尿路通過障害の治療を優先し、蓄尿障害の治療を行うことが基本となります。一度は専門的な評価が必要です。また、積極的なリハビリテーションが有効との報告もあります。
脊髄損傷による神経因性膀胱
日本では8万人の患者、毎年5,000人以上が新たに受傷しています。受傷からの時期により膀胱の状態が変化していきます。受傷後2~12週間の神経反射が一時的に消失し、全く自排尿がなくなる時期があり、カテーテル留置か介助導尿により尿を出します。その後排尿反射が回復する時期を経て、固定期へと向かいます。
下腹部を叩いて排尿を行っていると、膀胱の変形や線維化を来す可能性があります。適切な排尿管路が行われないと腎機能にも悪影響を与える可能性があるので泌尿器科専門医による診断、治療が必要です。また、第6胸髄より上位のレベルは、膀胱の充満や排尿筋の反射に伴い発作性に血圧上昇を来す自律神経過反射を来すことがあり、注意が必要です。
間質性膀胱炎
間質性膀胱炎とは、慢性膀胱炎の一種で、上皮と膀胱の筋肉の間にある間質が慢性的に炎症を起こす膀胱炎です。
間質性膀胱炎の症状は、尿が溜まった時に膀胱に痛みがあるのが特徴で、排尿後には症状が改善します。通常の膀胱炎は、抗生物質や抗菌剤の処方で症状は改善されます。しかし、間質性膀胱炎は尿検査をすると細菌は見られず、抗生物質を服用しても効果はありません。
大きな特徴は、症状がひどくても検査ではほとんど異常がみられないことです。また、最近までは泌尿器科医の中でもよく知られていない病気でした。そのため、診断までに時間がかかっていることが多いようです。治療も特殊であり、専門医を受診することが勧められます。
症状や病気の経過が最も参考になります。典型的なのは、中年の女性で、膀胱炎のような症状があるが病院に行って検査しても異常はないし、薬をあれこれかえてもよくならず、膀胱の痛みがひどくなってもやはり検査で異常がみつからないので、症状があるのは気のせいとされているような経過です。
診断を確かにするには、内視鏡検査(膀胱鏡検査)を行う必要があります。ただし、似たような症状は多くの病気でも起こります。例えば、細菌の感染(ふつうの膀胱炎などです)、結石、膀胱ガン、神経性頻尿、前立腺炎、神経系の疾患、婦人科系の疾患などです。とくにガンには注意しながら、これらの病気ではないことを確認しなくてはなりません。
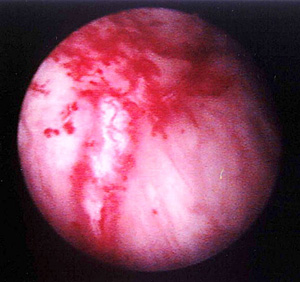
【間質性膀胱炎の膀胱鏡所見】
腹圧性尿失禁
咳やくしゃみ、運動で尿がもれるといった尿漏れを腹圧性尿失禁と言います。骨盤底の筋肉を鍛える骨盤底筋体操、磁気治療や内服治療でも効果がない症例や重症症例に対しては手術を行います。
尿道を支える靭帯が加齢や出産などにより弱まることで、腹圧時に尿道がぐらぐらすることで膀胱の尿が漏れてしまいます。
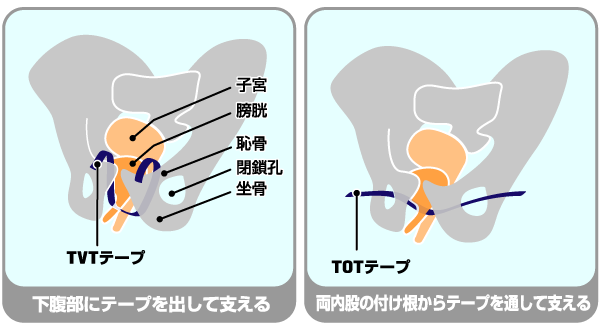
保存的治療で効果がない場合には、尿道の下に幅1cm程度のメッシュを挿入し、尿道を支える手術を行います。下腹部にテープを出すTVT手術と、両内股の付け根からテープを通し尿道を支えるTOT手術という方法があります。
骨盤臓器脱
骨盤臓器脱は落ちてくる臓器によって、尿道瘤、膀胱瘤、子宮脱、小腸瘤、直腸瘤と、さまざまな形態があります。一般に軽度の骨盤臓器脱では無症状です。ただし個人差があり、軽症の骨盤臓器脱でも強く症状を訴える方が時にみられます。脱が進行すると、その脱出部位に応じた症状が出てきます。
どのような骨盤臓器脱でも、横になると症状が楽になります。骨盤臓器脱は重力に伴って骨盤内の臓器が膣内に落ち込むので、通常寝ているときには症状はでません。午後になると調子が悪いという方が多く、入浴時に膣にピンポン玉のようなものを触れ、心配されて受診される方もおられます。
夜尿症
夜間睡眠中の尿漏れを夜尿症(夜間遺尿症)と言います(5歳を過ぎても週に3回以上あるものと定義されています)。夜尿症は自然に治癒する頻度が高く(就学児で年10~15%の自然治癒)、5歳で15%、10歳で5%、15歳で1%の頻度と言われています。
経過観察を行う事が多かったのですが、積極的に治療を行うことで、より早く治癒すると考えられています。また60%の両親に夜尿症の既往があると言われています。小学生では男児が女児より多いのですが、中学では女児が多くなります。原因は多くは機能的なものですが、稀に、尿路の奇形や尿路感染症、尿崩症などの原因が隠れていることもありますので尿検査や超音波検査などの専門的な検査でそれらを除外する必要があります。
治療としては、就寝前3~4時間の飲水制限を行うなどの生活指導を行い、効果が不十分な場合は夜間尿量を減少させる内服薬の投与、あるいはアラーム療法を行います。アラーム療法は、睡眠中の夜尿時のアラームで排尿を抑制し、膀胱容量を増大させるとされています。両親が起きて子供をトイレに連れていく必要があり、両親のやる気が大事です。
慢性前立腺炎
会陰部痛、会陰部不快感、尿道違和感、鼠径部痛、精巣痛、頻尿、残尿感などの多彩な症状を呈します。20歳から40歳の男性でこのような症状を訴えて受診された場合は慢性前立腺炎を疑います。
慢性前立腺炎は、前立腺の炎症が慢性的に続いている状態で、慢性細菌性前立腺炎、非細菌性前立腺炎、前立腺痛の3つのタイプに分類されます。原則として抗菌薬の投与を行い、症状によって生薬などを内服します。

